Traumatólogo en Málaga » Traumatología avanzada » Tendinitis » Aquiles
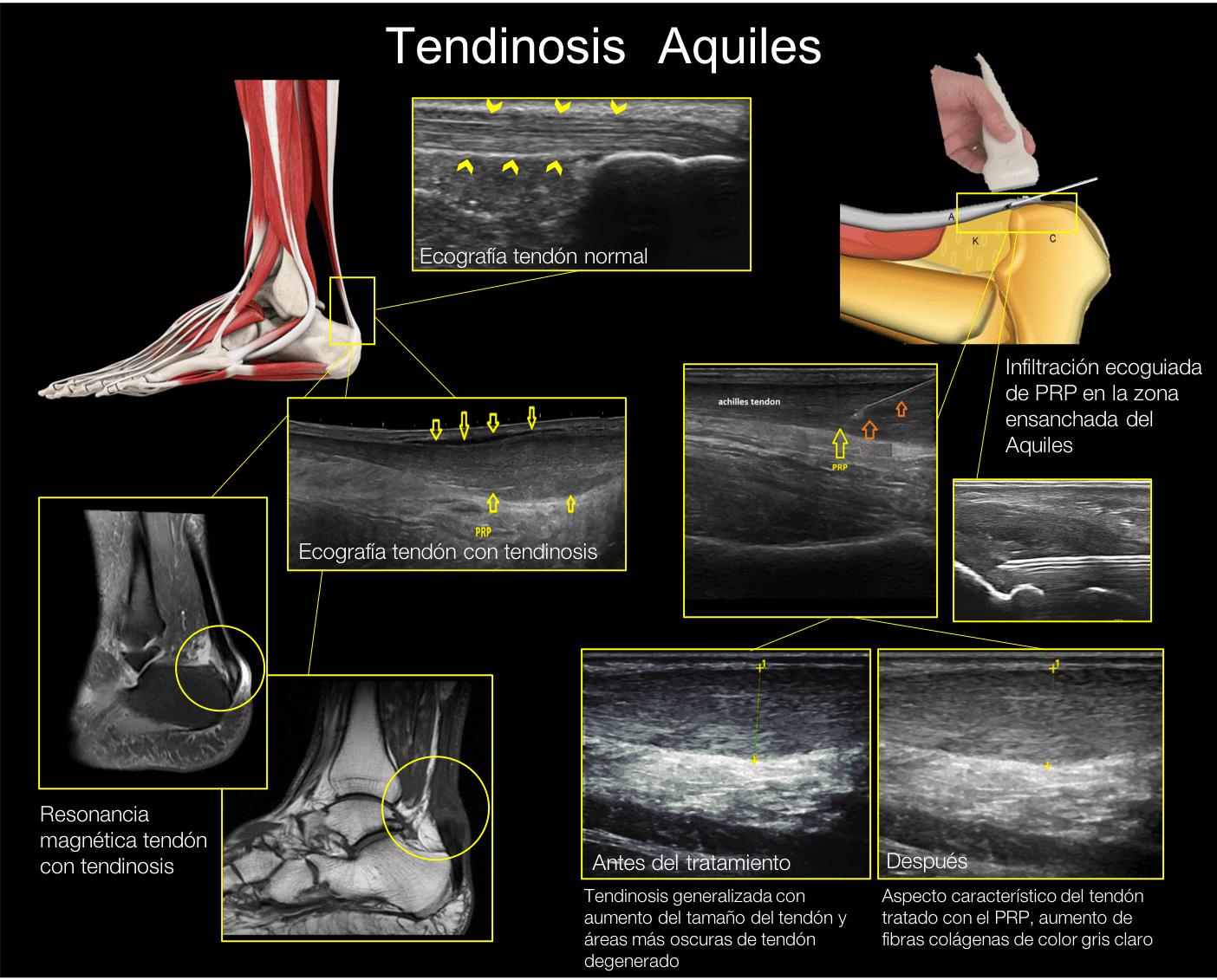
El término tendinosis refleja un estado degenerativo crónico del tendón en su parte media o cuerpo del tendón, entre 2 y 7 cm de su inserción en el calcáneo. Conlleva engrosamiento y dolor a la palpación, que aumentan con el ejercicio causando una gran limitación funcional. Supone el 65% de las lesiones del Aquiles.
El dolor suele afectar más frecuentemente a la cara interna del tendón (es la zona correspondiente a las fibras del sóleo, y la zona de inserción del tendón del Delgado plantar. Las fibras tendinosas provenientes de los gemelos se insertan en la cara externa del tendón).
Ocasionalmente la tendinosis puede asociarse con una paratendinitis, que es una inflamación aguda del paratendón (funda que envuelve al tendón, rica en vasos y nervios), en la que aparece enrojecimiento, calor, nódulos y sensación de crepitación palpable al mover el tobillo
Para el Diagnóstico, la sintomatología descrita suele bastar, confirmándose mediante la exploración ecográfica del tendón. En la eco el tendón se ve engrosado, de aspecto fusiforme, con zonas de rotura de las fibras y zonas oscuras degeneradas. La ecografía nos servirá, además, para evaluar la respuesta del tendón al tratamiento.
La resonancia magnética con contraste la reservaremos para en caso de que la lesión no responda al tratamiento conservador y requiera cirugía.
El 95% de las tendinosis responden al tratamiento combinado de 6 semanas de duración de:
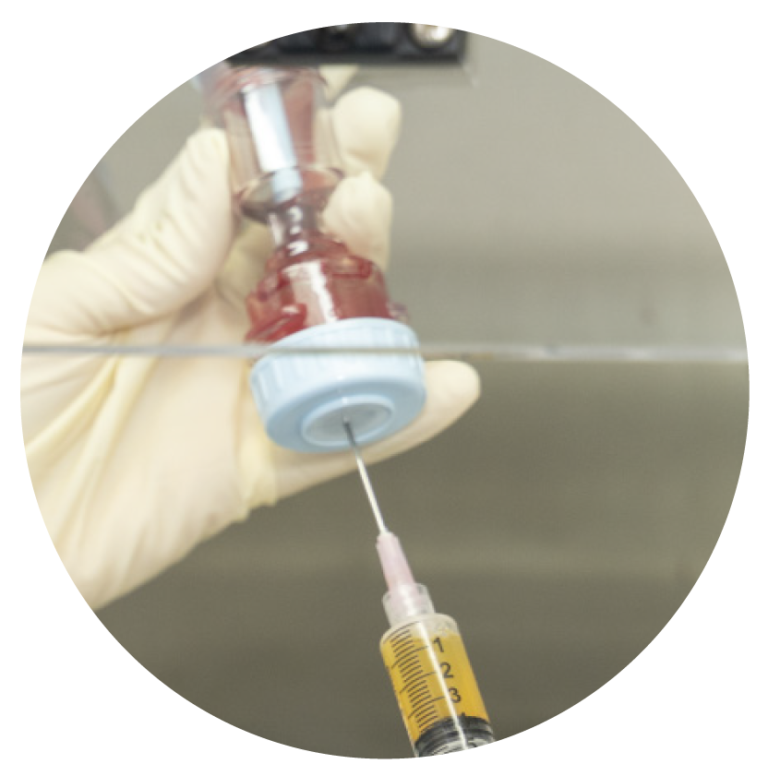
En los casos de tendinosis severas con roturas parciales del tendón, la infiltración de Células Madre Mesenquimales proporcionan excelentes resultados, evitándose en la mayoría de los casos la cirugía. Es fundamental que este tipo de infiltraciones se hagan bajo control ecográfico, que nos permiten situar el tratamiento en la zona dañada del tendón.
Habitualmente mantenemos al atleta sin correr durante las 6 semanas que dura el tratamiento, pudiendo hacer ejercicios de potenciación muscular, bicicleta o elíptica, pero evitando el impacto. A partir de la sexta semana iniciará de forma progresiva la carrera evitando las cuestas y escaleras durante tres semanas, para afrontar cualquier tipo de terrenos a partir de entonces.
Desde la aplicación del protocolo de tratamiento combinado de ejercicios excéntricos e infiltraciones de Plasma Rico en Plaquetas el tratamiento quirúrgico de la tendinosis de Aquiles es casi inexistente.

El tratamiento quirúrgico se basa en la eliminación de la parte degenerada del tendón, que se puede hacer de forma endoscópica en los casos de tendinosis muy localizadas o cirugía abierta en lesiones más amplias. El desbridamiento quirúrgico se acompaña siempre de la aplicación intraoperatoria de PRP líquido y en forma de gel, que ayuda a que el tendón sano restante crezca y contribuya a recuperar el volumen normal del tendón.
En los casos en los que se elimina más del 50% del tendón, se deben realizar refuerzos con el delgado plantar, colgajos del mismo tendón, o el tendón del flexor largo del primer dedo.
Los plazos de recuperación tras la cirugía dependerán de la cantidad de tendón dañado:
La lesión de la inserción del tendón de Aquiles es menos frecuente que en el cuerpo del tendón, siendo un 25% del total de las lesiones del tendón de Aquiles. Suele afectar a pacientes de mediana edad que han practicado previamente mucho deporte, siendo frecuente en personas con sobrepeso.
Su sintomatología de dolor e inflamación en la parte posterior del talón, que origina una gran impotencia funcional, puede confundirse con otras patologías que pueden originar síntomas similares en esa zona: Bursitis retrocalcánea y/o retroaquílea, exostosis intratendinosa posterior del calcáneo y Síndrome de Haglund.
El dolor suele aumentar de noche, y cuando se comienza a caminar tras estar sentado. El dolor se despierta también a la palpación, pudiendo aparecer enrojecimiento. Dificulta la marcha y la carrera, subir escaleras. El dolor en los laterales del tendón pueden reflejar una bursitis reatrocalcánea que puede estar asociado a la lesión tendinosa.
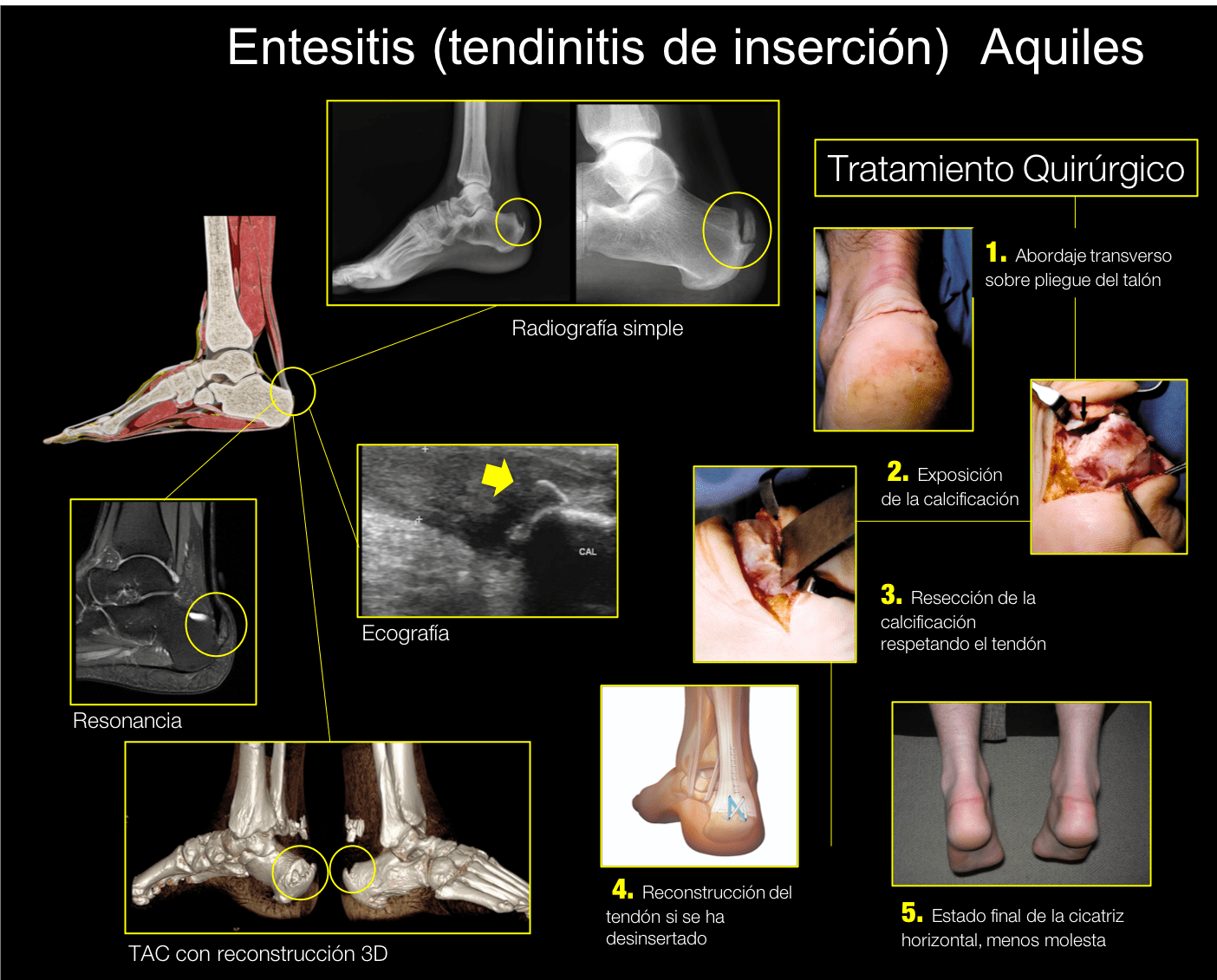
Los síntomas anteriores orientan el diagnóstico, pero el Dr. Vicente de la Varga, en su clínica CAMDE en Málaga, realizará una ecografía en la consulta que confirmará la sospecha diagnóstica evaluando el grado de lesión del tendón, la existencia de calcificaciones intratendinosas o una bursitis asociada. Una radiografía lateral del pie nos informará sobre la extensión de las calcificaciones y la resonancia magnética nos aportará una visión general del área, útil sobre todo si planteamos una cirugía.
El tratamiento inicial suele ser conservador, que tiene éxito en el 60% de los casos. Hay que tener en cuenta que el protocolo a emplear es muy distinto al usado en la tendinosis del cuerpo del tendón. Entre las distintas opciones manejamos:

La cirugía la realizamos cuando la lesión no responde al tratamiento conservador. El Dr. De la Varga emplea una incisión transversal coincidiendo con el pliegue del talón (incisión de Cincinatti). Tiene la ventaja de que la herida cicatriza mejor y la cicatriz no roza con la talonera del zapato creando mínimas molestias. Según el tipo de lesión realizaremos los siguientes procedimientos:
El postoperatorio dependerá de lo amplia que haya sido la manipulación de la inserción del tendón, del porcentaje del mismo que se haya despegado y del número de anclajes empleados en su reinserción. En general los plazos serían:

Diseñamos una terapia regenerativa específica para usted, la más apropiada para sus características, combinando los distintos tipos de terapias disponibles.
Nuestras instalaciones con quirófano y laboratorio propio nos permiten manejar la más amplia oferta en terapias biológicas para diseñar la combinación de terapias más adecuada para su patología

El tendón de Aquiles es el tendón del cuerpo humano que con más frecuencia se rompe. En el 85% de los casos lo hace en la zona habitual de tendinosis, entre 2 y 7 cm de su inserción en el calcáneo. Es más frecuente en hombres entre 35 y 50 años que realizan deporte explosivo (weekend-warriors) y se está empezando a presentar en personas de más edad con una vida más activa.
El diagnóstico se basa en los antecedentes de dolor agudo y violento en el Aquiles, acompañado con frecuencia de chasquido, y seguido de una impotencia funcional severa. Clínicamente la imposibilidad para ponerse de puntillas y la maniobra de Thompson + (inmovilidad del tobillo al exprimir el gemelo) orientan el diagnóstico, que se confirma con una ecografía, que también nos sirve para evaluar el estado del tendón. La resonancia magnética no aporta una visión general de la zona, importante para planificar la cirugía.
A la hora de indicar un tratamiento, la elección entre tratamiento conservador o tratamiento quirúrgico se debe hacer de forma muy personalizada, atendiendo a las características de cada paciente.
Consiste en no operar, mantener el tobillo inmovilizado autorizando la carga parcial de forma progresiva
Ventajas
Desventajas


Nosotros pensamos que es el tratamiento indicado. Consiste básicamente en unir los extremos rotos del tendón reforzándolo si es necesario con injertos de otros tendones (Delgado plantar, flexor del primer dedo).
No se han encontrado diferencias respecto al resultado final entre los distintos tipos de cirugías (abierta, percutánea o mínimamente invasiva). Lo importante es que haya buen contacto entre los extremos y con la tensión adecuada que permita la carga precoz.
Ventajas
Inconvenientes
Actualmente se realiza un protocolo de recuperación activo.
También te puede interesar el artículo sobre la osteocondritis del astrágalo