Traumatólogo en Málaga » Rotura del Ligamento cruzado anterior sin cirugía
Los ligamentos cruzados anterior (LCA) y posterior (LCP) conforman el eje central de la rodilla. Conectan el fémur con la tibia y son los responsables de la estabilidad anteroposterior de la articulación, y participan activamente en la estabilidad rotatoria. Se denominan ligamentos cruzados por su disposición anatómica en X. Básicamente el ligamento cruzado anterior evita el desplazamiento hacia delante de la tibia sobre el fémur completa y estabiliza la rodilla cuando se realiza una rotación de lamisma.
En el centro CAMDE, el doctor Vicente De la Varga es traumatólogo para tratar la rotura del ligamento cruzado anterior (LCA) con o sin cirugía en Málaga, contando con una amplia experiencia en el tratamiento de los pacientes que acuden a nuestro centro de traumatología en Málaga con esta patología.
El ligamento cruzado es el eje central de la rodilla responsable de su estabilidad anteroposterior y rotatoria. Su rotura completa o su insuficiencia por una rotura parcial o alargamiento origina una inestabilidad que conducirá a una inadecuada práctica deportiva, a la rotura de los meniscos y deterioro progresivo del cartílago conduciendo hacia una artrosis de rodilla.
Puesto que el tratamiento quirúrgico de la rotura del LCA, sustituyéndolo por una plastia tendinosa, no reproduce por completo la función del LCA original, apareciendo también artrosis con el paso de los años, en CAMDE pensamos que es mejor conservar el LCA propio y regenerarlo para que pueda recuperar por completo su normal funcionamiento. Hay casos en los que por el tipo de lesión del ligamento cruzado no es posible regenerarlo con garantías de éxito, optamos en esos casos por la cirugía.
El Dr. De la Varga es pionero a nivel europeo en la regeneración de las roturas del ligamento cruzado mediante terapias biológicas, y el primer cirujano en realizaran esta técnica en España.

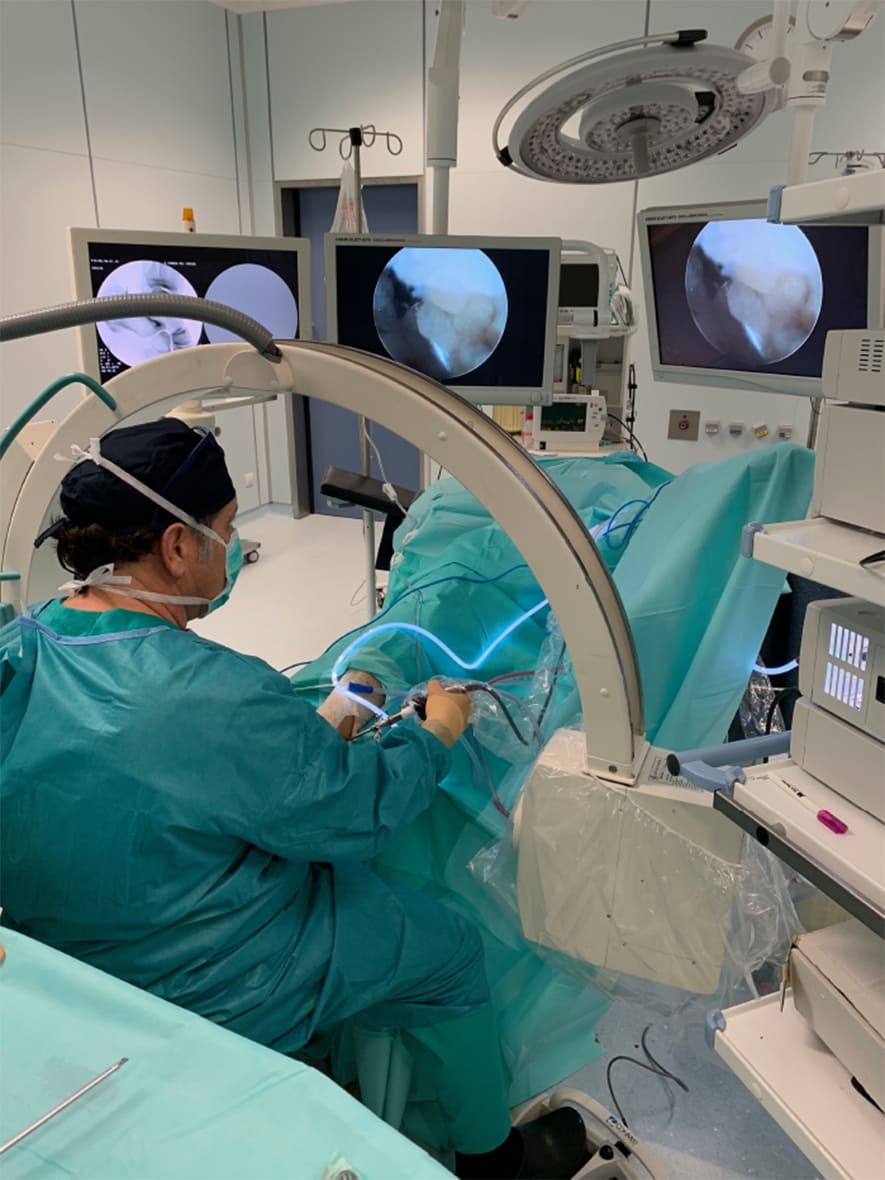
Las lesiones del LCA son muy frecuentes en el ámbito deportivo, sobre todo en los deportes de contacto. El LCA se rompe con mucha más frecuencia que el LCP (30:1) y la rotura parcial o total de un ligamento cruzado se debe a un traumatismo, generalmente deportivo, de alta intensidad, como los que suelen producirse en deportes de contacto (fútbol, que origina más del 50% de los casos, baloncesto rugby o balonmano).
El LCA se puede romper por una hiperextensión forzada de la rodilla, una parada brusca con los tacos clavados al suelo tras un sprint, o por un golpe intenso en la cara posterior de la pantorrilla. Actualmente, con el incremento y generalización de la práctica deportiva se ha incrementado el número de roturas del LCA.
Si a estos mecanismos lesivos se asocia un giro brusco de la rodilla, suelen aparecer otras lesiones asociadas en la rodilla. Hasta en el 50% de las roturas del LCA se asocian roturas meniscales o de los ligamentos colaterales, sobre todo del interno. Este tipo de lesiones combinadas son muy frecuentes en el fútbol y en el esquí. También pueden aparecer lesiones en el cartílago de la rodilla.
Las mujeres tienen más probabilidades de sufrir una rotura del LCA que los hombres (de 2 a 8 veces más), y se debe a diferencias en la anatomía de la rodilla, mayor laxitud articular, distinta masa y funcionamiento muscular y a variaciones hormonales relacionadas con el ciclo menstrual. Los adultos generalmente se rompen el LCA en la parte media del ligamento, o el ligamento se separa de su anclaje superior fémur. Estas lesiones no sanan por sí solas, requieren ser operadas o regeneradas. En los niños y adolescentes es más probable que arranquen el LCA con un fragmento de hueso adherido. Estas lesiones pueden sanar por sí solas o pueden requerir una operación para reinsertar el fragmento de hueso.

Con frecuencia en el momento de producirse la rotura del LCA los deportistas suele sentir un dolor muy intenso y breve acompañado de una sensación de chasquido con frecuencia audible. De inmediato aparece una gran inflamación en la rodilla, por el derrame de sangre dentro de la articulación (hemartros), y el paciente no es capaz de apoyar el pie en el suelo. Con frecuencia la única forma de aliviar el dolor es evacuando el derrame articular a tensión que hay dentro de la rodilla. Típicamente, si no se opera, en dos o tres semanas el dolor desaparece por completo, se recupera la movilidad y el único síntoma que queda es la sensación de inestabilidad, de que la rodilla falla.
En la fase aguda tras la lesión es difícil diagnosticar con certeza la rotura del LCA por la gran inflamación y dolor que impiden una exploración correcta. La descripción de un mecanismo lesional típico,junto a la sintomatología descrita suelen orientar bastante el diagnóstico.
Una vez que disminuye la inflamación y el dolor, o se evacua el hemartros, se pueden realizar las maniobras exploratorias específicas (cajón anterior, Lachmann o pivot-shift) que son muy específicas para la rotura del LCA.
Es obligatorio realizar una Resonancia Magnética para confirmar el diagnóstico y evaluar las posibles lesiones asociadas, que en los casos de rotura del LCA son muy frecuentes.

Diseñamos una terapia regenerativa específica para usted, la más apropiada para sus características, la que su rodilla en particular necesita, combinando los distintos tipos de terapias disponibles.
Nuestras instalaciones con quirófano y laboratorio propio nos permiten manejar la más amplia oferta en terapias biológicas para diseñar la combinación de terapias más adecuada para su patología

Actualmente se acepta de manera casi uniforme que las roturas del LCA en deportistas de cualquier nivel y edad deben ser tratadas pues, aunque la inestabilidad anteroposterior puede ser suplida con una buena masa muscular, la inestabilidad rotatoria y la traslación que sufre una rodilla con un LCA incompetente conllevan, en un corto periodo de tiempo, la rotura de los meniscos, la sobrecarga de los demás ligamentos y en pocos años una artrosis de rodilla irreversible.
Hasta hace poco tiempo el único tratamiento para las roturas del ligamento cruzado anterior era quirúrgico, sustituyendo el ligamento roto por uno nuevo (ligamentoplastia). Actualmente el Dr. De la Varga es pionero en recuperar los ligamentos cruzados rotos mediante su regeneración mediante terapias biológicas. No todos los ligamentos cruzados anteriores rotos son susceptibles de ser regenerados, depende del tipo de rotura, el tiempo de evolución y la edad del paciente.
En los casos en los que optamos por realizar una terapia biológica para regenerar el ligamento cruzado roto, tras hacer un estudio exhaustivo del caso abogamos por un tratamiento precoz, lo más cercano posible al momento de la rotura, con independencia de las lesiones asociadas pues así garantizamos la viabilidad del ligamento dañado.
En los casos en los que no es posible la regeneración y hay que optar con la cirugía, el momento para realizar la reparación del LCA depende de las lesiones asociadas. Así, el momento óptimo para reparar una rotura aislada del LCA es entre 3 semanas y 3 meses tras producirse la lesión. Si hay una lesión de uno de los ligamentos colaterales, usualmente el interno, se debe esperar a la curación de dicho ligamento (mínimo 3 semanas) y recuperar la movilidad completa de la rodilla antes de reconstruir el LCA. Si hay lesiones osteocondrales, se deben tratar estas primero. En el caso de una rotura meniscal asociada, su reparación se puede hacer en el mismo acto quirúrgico en el que se realizará la ligamentoplastia.
La reconstrucción del LCA sustituyendo el ligamento roto por uno nuevo se puede hacer empleando tres tipos de plastias o injertos: tendones del mismo paciente (tendones de la musculatura isquiotibial o tendón rotuliano o cuadricipital), aloinjerto de cadáver o ligamentos artificiales.
Nuestra técnica de elección es mediante tendones de la musculatura isquiotibial (recto interno y semitendinoso), conocidos como tendones de la pata de ganso, pues consideramos que aporta numerosas ventajas respecto del resto de opciones. Por una parte, nos permite crear un nuevo LCA con varios fascículos (cuatro), con lo que reproducimos con más exactitud el LCA original que tiene dos fascículos bien diferenciados y, en segundo lugar, porque el riesgo de causar una lesión en la zona donante del injerto es mínimo y no se pierde potencia flexora en la rodilla al quedar otros músculos que realizan la flexión de rodilla.
Reconstruimos el LCA mediante un único túnel femoral, situado lateralmente sobre la cresta ósea sobre la que se originaba el LCA original (posición anatómica) y uno tibial, con salida muy posterior en contacto con la inserción distal del ligamento cruzado posterior. El ligamento formado por cuatro fascículos es fijado en el túnel femural por un tornillo transfixiante (técnica cross-pin), un tornillo interferencial o un sistema de suspensión. En el túnel tibial siempre lo fijamos con un tornillo interferencial. En todos los casos, el material empleado es biocompatible, de tal forma que 6 meses tras su implantación se han convertido en hueso.

En la cirugía del LCA debemos distinguir entre las complicaciones precoces y tardías derivadas de la cirugía, las primeras derivadas directamente del acto quirúrgico mientras que las segundas se deben a que la sustitución de un ligamento cruzado roto por una plastia no obtiene los mismos resultados funcionales que el ligamento original.
Complicaciones precoces:


Habitualmente la cirugía se realiza por la tarde. El día de la intervención el paciente podrá desayunar hasta las 9h y luego deberá permanecer en ayunas, para ingresar en el hospital sobre las 13h. Se realizarán los estudios preoperatorios y el anestesista le visitará en la habitación para realizar la consulta preanestesia.
Una vez en el quirófano la anestesia podrá ser regional o general, atendiendo a las preferencias del paciente y consejo del anestesista. El tipo de anestesia no afecta a la técnica quirúrgica, pero sí es importante que el paciente esté relajado y cómodo durante el procedimiento.
La cirugía de reparación del LCA dura entorno a una hora, que puede alargarse en el caso de tener que reparar lesiones asociadas (roturas meniscales o lesiones cartilaginosas). Al finalizar la cirugía el anestesista puede hacer un bloqueo nervioso adicional para garantizar la ausencia de dolor en el postoperatorio inmediato. Tras permanecer en recuperación postanestésica el paciente es regresado a su habitación portando un drenaje para evacuar el posible hematoma que se forme dentro de la rodilla.
A la mañana siguiente, tras extraerse el drenaje y comprobarse el adecuado control del dolor el paciente es dado de alta. Puede abandonar el hospital caminando con dos muletas apoyando todo el peso en la extremidad operada (salvo en los casos de suturas meniscales o reparaciones condrales). Como tratamiento al alta llevará una heparina de bajo peso molecular como anticoagulante y un analgésico simple, y la recomendación de mantener la pierna elevada, recuperar el tono del cuádriceps y aplicarse frío varias veces al día durante una semana. A la semana de la cirugía tendrá la primera revisión en consulta y comenzará la fisioterapia, que se extenderá de 4 a 6 meses.

En la cirugía de reconstrucción del LCA una correcta recuperación (fisioterapia y readaptación) es tan importante como una adecuada técnica quirúrgica. Los fisioterapeutas y readaptadores de CAMDE están especializados en la recuperación de la cirugía del LCA. Es un proceso de recuperación muy estandarizado, de tal forma que el éxito de la recuperación depende de que se vayan cumpliendo los objetivos marcados en los plazos establecidos.
Cronograma de recuperación de la cirugía del LCA:
Objetivo: disminuir la inflamación y el dolor
Programa: reposo, elevación, crioterapia, masajes drenantes, electroestimulación, recuperación del control del cuádriceps y movilidad de rodilla libre por el paciente. Podrá caminar con muletas apoyando todo el peso.
Objetivo: recuperar el rango completo de movilidad
Programa: movilización pasiva para recuperar progresivamente la extensión completa y la flexión de al menos 120º. Movilización activa y bicicleta estática. Continuar con medidas para disminuir la inflamación. Trabajo de propiocepción y cadena cinética cerrada.
Objetivo: comenzar a recuperar la fuerza muscular y completar la movilidad completa
Programa: Trabajo excéntrico del cuádriceps. Movilización activa. Intensificar la propiocepción.
Objetivo: recuperar fuerza y equilibrio. Comenzar la carrera
Programa: Trabajo concéntrico de cuádriceps, propiocepción y equilibrio. Carrera continua
Objetivo: volver a la práctica deportiva específica
Programa: Trabajo concéntrico de cuádriceps e isquios, propiocepción, equilibrio, gestos deportivos específicos
El ligamento se rompe en deportes de gran rapidez y movilidad como es el fútbol, el baloncesto o el balonmano. La forma más frecuente de romperse es en un giro brusco para hacer un cambio de dirección y el pie se queda pegado al suelo girando bruscamente la rodilla, rotando el fémur sobre la tibia rompiéndose el ligamento. En el fútbol también es posible que se rompa el ligamento tras una patada en la parte posterior de la pantorrilla que desplaza bruscamente la tibia hacia adelante.
Los más frecuentes son una falta de entrenamiento, que origina que la musculatura protectora de la rodilla no esté adecuadamente desarrollada y que no se hayan desarrollado los reflejos automáticos para una adecuada coordinación muscular al cambiar bruscamente de dirección en una finta o dribling. La segunda causa en frecuencia es el agotamiento muscular por sobrecarga. Se inhibe la capacidad de respuesta muscular ante movimientos inesperados. En las mujeres, por motivos hormonales y anatómicos es más posible que sufran una rotura del ligamento cruzado que los hombres haciendo el mismo tipo de ejercicio.
Perfectamente. Tras una rotura del cruzado el cuerpo elimina los restos del ligamento y la inflamación progresivamente desaparece. Si se fortalece adecuadamente la musculatura del muslo, sobre todo los isquiotibiales que compensan la falta de ligamentos se puede realizar actividad deportiva sin apenas notar su falta. Sin embargo, no es recomendable hacer ejercicio sin ligamento cruzado pues, aunque sea pequeño, hay un mayor grado de desplazamiento entre el fémur y la tibia en la rodilla que hará, indefectiblemente que se acaben rompiendo los menisco o dañándose el cartílago articular apareciendo artrosis. La rotura del ligamento cruzado se debe tratar.
El principal síntoma es el dolor, agudo e intenso que hace que caigamos al suelo. Con frecuencia hay sensación de chasquido, con frecuencia audible por las personas cercanas. No podemos poner el pie en el suelo y la rodilla se suele hinchar mucho, con tensión, por la sangre que rellena la cavidad articular (hemartros) que es también causa de intenso dolor. Cuesta mover la rodilla y no es posible explorarla en el primer momento.
La forma de producirse la lesión y los síntomas suelen orientar hacia la rotura del ligamento. Si evacuamos el hemartrosintra-articular y se aprecian gotitas de sangre también apuntan hacia un ligamento roto (cuando se arranca el ligamento del hueso, el hueso sangra y la sangre lleva grasa de la médula ósea). La exploración mediante maniobras que evalúan el desplazamiento de la tibia respecto al fémur (Lachman y cajón anterior) o un defecto rotatorio (pivot-shift) suelen ser bastante certeras para diagnosticar la rotura. Es obligatorio realizar una resonancia magnética de la rodilla, no tanto para confirmar el diagnóstico sino para descartar lesiones asociadas (roturas meniscales o de cartílago) que son muy frecuentes.
No siempre es necesario. Actualmente, sobre todo en deportistas muy jóvenes y en roturas que no desestructuran demasiado al ligamento (roturas intersticiales, intrasustancia, alargamientos que mantienen la continuidad del ligamento) intentamos regenerarlo mediante terapias biológicas que nos permiten preservar el ligamento original, que funcionalmente siempre es más efectivo que un ligamento nuevo.




